Седалищный нерв – самый крупный и мощный нерв нашего организма, является составляющим элементом крестцового сплетения. У места образования представляет собой ленту шириной до 1 см.
Содержание
Ареал иннервации нерва распространяется на крупный массив ягодичных мышц, мышц бедра, а также голени, а его конечные ветви иннервируют стопу, доходя до кончиков пальцев.
Поражение седалищного нерва
В зависимости от патогенеза, поражение седалищного нерва может быть различным, что особенно важно при выборе оптимальной стратегии лечения. В том или ином случае основным доминирующим агентом в клинике данного состояния является болевой синдром.
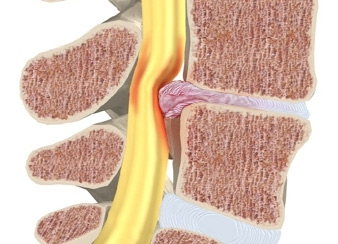
Различают поверхностную дизестическую и трункальную боль. Последняя отмечается при сдавлении спинно-мозговых корешков, вследствие ишемического воздействия при туннельных невропатиях. К одному из таких состояний относится защемление седалищного нерва. В области компрессии нередко обнаруживают болезненные уплотнения тканей, что приводит к выраженному стенозу костно-связочно-мышечных пространств.
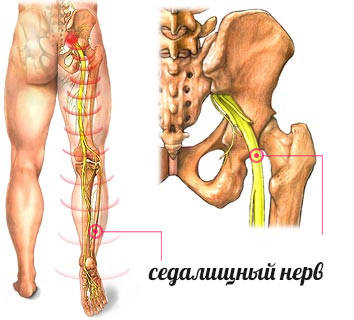 Зачастую исходной точкой считают пояснично-крестцовый радикулит, известный под термином «ишиас».
Зачастую исходной точкой считают пояснично-крестцовый радикулит, известный под термином «ишиас».
Ишиас представляет собой болевой синдром, локализирующийся вдоль хода седалищного нерва. Его возникновение обусловлено сдавлением спинномозговых корешков на уровне люмбально-сакрального отдела позвоночника.
Согласно статистическим исследованиям, заболевание характерно для людей пожилого возраста. В ряде случаев развивается при беременности, в результате смещения центра тяжести и возрастающей неравномерной нагрузке на позвоночный столб.
Причины и факторы риска
- Грыжи межпозвоночного диска;
- Травмы позвоночника;
- Инфекционные интоксикации: в результате инфекционных заболеваний (туберкулез, тиф, грипп, скарлатина, малярия, сепсис, сифилис) и общего отравления организма (соли тяжелых металлов, суррогатный алкоголь, продукты нарушенного обмена веществ при подагре, сахарном диабете);
- Переохлаждение (как основной фактор риска);
- Остеофиты позвонков (как следствие остеохондроза позвоночника, остеоартроза позвонков, спондилеза);
- Спондилолистез (смещение уровня взаимного расположения верхнего и нижнего позвонков);
- Опухоли позвоночника (добро — и злокачественные опухоли позвонков, интрамедуллярные и экстрамедуллярные опухоли, метастазы злокачественных новообразований в позвонки и диски).
Клиническая картина ишиаса и компрессии седалищного нерва
О наличии симптомов защемления нерва и ишиасе у пациента заявит выраженный болевой синдром.
Именно боль является основной причиной страданий и снижения качественного уровня жизни пациентов. Она носит рецидивирующий характер, как правило, локализуясь с одной стороны (право — / левосторонняя).
В момент приступа — подобна ударам кинжала, обжигающая и стреляющая, распространяясь в ягодичную область, подколенную ямку, захватывая заднюю поверхность голени и стопу, достигая кончиков пальцев. Может сочетаться с болью в пояснице. Боль мучает пациентов и в условиях покоя и при малейшей нагрузке (вздох, кашель, смех, движения корпуса, ног).
Далее внимание акцентируют на себе неврологические расстройства:
- Нарушение кожной чувствительности кожи голени (за исключением внутренней поверхности) и стопы, а именно ощущение «ползанья мурашек», покалывания, онемения, холода или жжения;
- Атрофия мышц бедра и голени (мышечная слабость, дряблость, уменьшения объема мышечной массы);
- Характерна анталгическая поза, которую занимают пациенты в момент болевого приступа, с целью уменьшения болевой симптоматики, при этом постепенно изменяется тонус мышц и конечностей;
- Двигательные расстройства (нарушение сгибания в коленном, голеностопном суставах и суставах стопы);
- Вегето-дистрофические расстройства – истончение и сухость кожных покровов, изменение окраски на бледный или красный цвет (вследствие нарушения регуляции сосудистого тонуса микроциркуляторного звена), повышенная потливость, истончение и ломкость ногтей на пальцах стоп;
- Рефлекторные расстройства – вялость или отсутствие ахиллова рефлекса, снижение или отсутствие коленного рефлекса, снижение или отсутствие подошвенного рефлекса, положительные симптомы натяжения (Лассега и Бонне), положительный перекрестный синдром — возникновение боли во время проверки симптомов натяжения и на контрлатеральной стороне;
- Явление остеопороза (бедренной кости, костей голени и стопы) в случае тяжелой формы пояснично-крестцовой радикулопатии.
Диагностические параметры
 С целью уточнения этиологии и механизма развития патологического состояния первоочередным, простым и доступным повсеместно методом диагностики является рентгенологическое исследование позвоночного столба. Позволяет обнаружить изменения позвонков и межпозвоночных дисков, вызвавших защемление или воспаление седалищного нерва.
С целью уточнения этиологии и механизма развития патологического состояния первоочередным, простым и доступным повсеместно методом диагностики является рентгенологическое исследование позвоночного столба. Позволяет обнаружить изменения позвонков и межпозвоночных дисков, вызвавших защемление или воспаление седалищного нерва.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Компьютерно-томографическое исследование – позволяет воссоздать трехмерное изображение позвоночника и дифференцированно изучить структуру позвонков на послойных срезах.
Магнитно-резонансная томография — визуализирует структуру межпозвоночных дисков, спинного мозга и его оболочек, уточнить состояние окружающих мягкотканых структур.
Электронейромиография — проводится для оценки уровня блока проводимости, при выраженных нарушениях чувствительности и объема движений.
Тактика лечения
Подходы к лечению ишиаса и защемления седалищного нерва во многом определяются причиной заболевания. Первоочередные мероприятия следует направить на снижение и купирование болевого синдрома.
Начиная с этапа диагностики, проводят блокады с обезболивающими и нестероидными противовоспалительными препаратами. Однако это обеспечит временный эффект. Только комплексное медикаментозное, физиофункциональное, аппаратное и мануальное воздействие, с определением первопричины заболевания может принести результативность.
Медикаментозная терапия
- обезболивающие и НПВП перорально или инъекционно — внутримышечно / в виде блокад (основное действующее вещество – анальгин, диклофенак, мелоксикам), витамины группы «В»; новокаиновые блокады (при выраженном болевом синдроме);
- местное применение бальзамов и мазей раздражающего действия (на основе плодов стручкового перца, ядов пчел и змей, скипидара, камфоры);
Физиотерапия
- УВЧ
- магнитотерапия
- ультразвук
- электрофорез и фонофорез с лекарственными препаратами
- парафино-озокеритовые аппликации
Иглорефлексотерапия
В основе этого метода – достижение обезболивающего и противовоспалительного эффекта, локального увеличения микроциркуляции, повышение защитных и регенераторных свойств тканей, путем стимуляции биоактивных точек.
В кожу вводятся тонкие иголочки из биоинертного материала (нержавеющая сталь, серебро, золото и т.п.) Общая продолжительность лечения до 3-х месяцев.
Мануальная терапия
Мануальная терапия практически не имеет противопоказаний, приносит симптоматический эффект. Основной механизм при лечении защемления седалищного нерва направлен на устранение спазма и освобождения нервных окончаний от механического сдавления, при этом улучшается локальная микроциркуляция пораженной области.
Во время мануальных сеансов при смещении позвонков восстанавливается их нормальное расположение, улучшается функция амортизации межпозвонковых дисков.
Лечебная гимнастика
В период обострения показан постельный режим, строгое ограничение физической активности. В последующем пациенты приступают к дозированным физическим упражнениям по индивидуально разработанному комплексу.
Санаторно-курортное лечение
- применение лечебных грязей;
- травяные и соляные ванны;
- гирудотерапия и апитерапия.
Курс лечения должен проводиться под контролем лечащего доктора, с прослеживанием динамики изменения состояния пациента, внесением коррективов в план терапии, проведение профилактических мероприятий для предупреждения развития рецидивов заболевания.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
